سکته مغزی (Stroke)

سکته مغزی – C3
ارائهدهندگان:
Jessica Mason MD, Stuart Swadron MD, Mel Herbert MD
* دوز داروها صرفا یک راهنما هستند، همیشه منبع دیگری را نیز بررسی کنید و دستورالعملهای منطقهای را دنبال کنید
نکات کلیدی
- مراقبت از بیمار سکته مغزی مبتنی بر سیستم است. بدون وجود یک تیم خوب در یک سیستم سازماندهی شده نمیتوان آن را به خوبی انجام داد
- اگرچه یک اولویت فوری رساندن بیمار مبتلا به سکته مغزی حاد به سیتی اسکن است، اما مهم است که از اصول اولیه غافل نشوید: راه هوایی، تنفس و گردش خون(A-B-C)
- اگر CT اولیه خونریزی داخل جمجمهای را نشان دهد، درمان بر پیشگیری از خونریزی بیشتر، کنترل فشارخون و مداخله جراحی مغز و اعصاب تمرکز میکند.
- اگر CT اولیه خونریزی را نشان نداد، تمرکز بر روی تجویز به موقع tPA(Tissue plasminogen activator)در بیماران واجد شرایط در عرض یک پنجره زمانی 3 ساعته (در برخی موارد 4.5 ساعته) پس از شروع علائم معطوف میشود.
- توجه به مراقبتهای اولیه پزشکی و پرستاری خوب، و همچنین یک تیم چندرشتهای از کادر درمان، برای حاصل شدن نتایج خوب برای بیمار ضروری است.
مقدمه
در این قسمت از C3، مدیریت بیمار مبتلا به سکته مغزی حاد را بررسی میکنیم. اگرچه بیماری عروق مغزی علت اصلی مرگ و میر در سراسر جهان است، پیشرفت در مراقبت از سکته حاد تا حدودی تحت الشعاع پیشرفت در مراقبتهای قلبی عروقی قرار گرفته است. پس از سالها پیشرفت کند و دشوار، نبرد با سکته مغزی در حال ارتقا است. پیشرفتها در تصویربرداری به ما امکان میدهد تا سندرمهای مختلف سکته مغزی را با دقت بیشتری تعریف کنیم و تکنیکهای مداخلهای جدید اکنون نوید درمانهای هدفمند مؤثرتری را دارند.
هنگامی که اکثر کادر درمان به سکته مغزی(stroke) اشاره میکنند، به سکته مغزی ایسکمیک اشاره میکنند- درواقع انفارکتوس بافت مغزی ناشی از انسداد شریانی در مغز. اما استروک در واقع یک اصطلاح گستردهتر است که شامل هرگونه آسیب به بافت سیستم عصبی مرکزی (CNS) ناشی از پاتولوژی عروقی است. این شامل سکتههای هموراژیک در انواع مختلف، خونریزی تحت عنکبوتیه (subarachnoid hemorrhage-SAH) و همچنین انسداد وریدی (central venous thrombosis-CVT) است.
از بسیاری جهات، اصول مشترکی وجود دارد که مدیریت این سندرمهای مختلف سکته را یکسان میکند. برای مثال توجه به مدیریت راه هوایی و پیشگیری از آسیب ثانویه مغزی ناشی از تب یا هیپوگلیسمی، از اهداف مهم در درمان تمام سکتههای مغزی است. بهرحال، از جنبههای دیگر، توصیههای درمانی فعلی بسته به سندرم متفاوت است. مدیریت فشارخون یکی از بارزترین نمونههای این امر است، با اهداف(اندازهی فشارخون) بسیار متفاوت در بیماران مبتلا به سکته مغزی ایسکمیک در مقابل هموراژیک.
البته، در اینجا ترجمه دقیق متن ارائه شده به زبان فارسی با حفظ کامل ساختار اصلی آورده شده است:
ملاحظات فوری
- ارزیابی اولیه(Primary Survey)
- مهم است که اجازه ندهید هیجان ناشی از «کد سکته» (اصطلاحی که در بسیاری از مراکز استفاده میشود) در ارزیابی اولیه اختلال ایجاد کند.
- راه هوایی، تنفس و گردش خون در اولویت قرار دارند!
- پس از ارزیابی اولیه و بررسی مختصر اولیه، اولویت با انجام تصویربرداری است – این کار باید ظرف ۲۵ دقیقه پس از ورود بیمار یا کمتر انجام شود.
- سر تخت را ۳۰ درجه بالا بیاورید.
- به جز در موارد ضروری حین تصویربرداری اولیه، بالا بردن سر تخت باعث کاهش بازگشت غیرفعال محتویات معده (رگورژیتاسیون) و آسپیراسیون میشود.
- این کار همچنین فشار داخل جمجمهای را کاهش داده و درناژ وریدی مغز آسیبدیده را بهبود میبخشد.
- اشباع اکسیژن (O2 sat) را بالای ۹۴٪ حفظ کنید.
- در مراقبتهای ویژه(critical care)، روند جدیدی برای اجتناب از اکسیژنرسانی بیش از حد وجود دارد، زیرا نتایج بالینی ضعیفتری در بیماران دچار آسیب مغزی مشاهده شده است.
- با این حال، در بیماران دچار آسیب حاد سیستم عصبی مرکزی (CNS)، نیاز به جلوگیری از آسیب هیپوکسیک ثانویه ما را به هدفگذاری برای اشباع اکسیژن بالاتر سوق میدهد.
- از افت فشار خون (هیپوتانسیون) اجتناب کنید.
- مشابه هیپوکسی، حتی کاهش گذرا در فشار خون نیز با نتایج ضعیف در آسیب سیستم عصبی مرکزی همراه بوده است.
- باید شدیدا از افت فشار خون اجتناب کرد و در صورت لزوم از وازوپرسورها استفاده نمود.
- مهم است که اجازه ندهید هیجان ناشی از «کد سکته» (اصطلاحی که در بسیاری از مراکز استفاده میشود) در ارزیابی اولیه اختلال ایجاد کند.
- ارزیابی حیاتی اولیه
- زمان شروع علائم
- تعیین زمان شروع علائم برای راهنمایی و تعیین چگونگی مدیریت بیمار حیاتی است.
- به محض ورود بیمار، زمان به سرعت میگذرد و درمان به زمان وابسته است – هر دقیقه اهمیت دارد.
- با سکته مغزی حین بیدار شدن (wake up stroke) چه باید کرد؟
- در صورتی که ادم مغزی حداقل باشد و نسبت پرفیوژن/دیفیوژن(perfusion/diffusion ratio) در تصویربرداری پیشرفته مطلوب باشد، تصویربرداری ممکن است به شما اجازه دهد قوانین مربوط به زمان را نادیده بگیرید.
- معاینه فیزیکی اجمالی
- مقیاس سکته مغزی مؤسسه ملی سلامت (NIHSS) به عنوان یک استاندارد در ارزیابی شدت سکته مغزی عمل میکند و برای اندازهگیری میزان نقص بیمار استفاده میشود.
- ارزیابی NIHSS میتواند توسط هر ارائهدهنده خدمات درمانی آموزشدیده انجام شود.
- اندازهگیری NIHSS میتواند در حین آمادهسازی بیمار برای سیتی اسکن یا حتی روی تخت سیتی اسکن انجام شود.
- نمره NIHSS از ۰ تا ۴۲ متغیر است و اعداد بالاتر نشاندهنده سکته مغزی شدیدتر هستند.
- مقیاس NIHSS کامل نیست، به عنوان مثال، سکتههای مغزی در گردش خون خلفی (ساقه مغز و مخچه) را کمتر از حد واقعی تخمین میزند.
- مقیاس سکته مغزی مؤسسه ملی سلامت (NIHSS) به عنوان یک استاندارد در ارزیابی شدت سکته مغزی عمل میکند و برای اندازهگیری میزان نقص بیمار استفاده میشود.
- فشار خون
- فشار خون در شرایط سکته مغزی حاد میتواند بسیار متغیر باشد (مدام تغییر کند) و فشار خون بالا در تظاهرات اولیه بسیار شایع است.
- مگر اینکه فشار به شدت بالا باشد (بیشتر از 220/120) که در این صورت نیاز به کنترل دارد، مناسب است که ابتدا سیتی اسکن اولیه انجام شده و سپس فشار خون مجدداً بررسی شود.وجود یا عدم وجود خونریزی، راهنمای مدیریت بعدی فشار خون خواهد بود.
- اگر فشار بیشتر از 220/120 باشد، تجویز یک دوز اولیه وریدی از داروی ضدفشار خون مانند لابتالول (۱۰-۲۰ میلیگرم) در مسیر انتقال به سیتی اسکن مناسب است.
- فشار خون در شرایط سکته مغزی حاد میتواند بسیار متغیر باشد (مدام تغییر کند) و فشار خون بالا در تظاهرات اولیه بسیار شایع است.
- زمان شروع علائم
- آزمایشها و تستها
- قند خون مهمترین آزمایش اولیه است.
- هم افت قند خون (هیپوگلیسمی) و هم افزایش قند خون (هیپرگلیسمی) از تقلیدکنندگان سکته مغزی (stroke mimics) هستند.
- کنترل قند خون برای نتایج بالینی اهمیت دارد.
- سایر آزمایشهای خون مهم و روتین شامل شمارش کامل سلولهای خونی (CBC)، الکترولیتها و مطالعات انعقادی است.
- گرفتن آزمایش تروپونین مناسب است چراکه:
- بیماری حاد عروق کرونر یا آئورت میتواند منجر به سکته مغزی شود.
- ایسکمی قلبی ممکن است سکته مغزی را پیچیدهتر کند، که معمولاً منجر به یک حالت هایپرآدرنرژیک میشود.
- قند خون مهمترین آزمایش اولیه است.
- ECG
- الکتروکاردیوگرافی (ECG) یا مانیتورینگ قلبی ممکن است آریتمیها را تشخیص دهد.
- فیبریلاسیون دهلیزی (AF) نشاندهنده احتمال آمبولی از قلب به عنوان علت سکته مغزی است.
- CXR
- رادیوگرافی قفسه سینه (CXR)زمانی که به بیماری همزمان قلبی-ریوی مشکوک باشیم مناسب است و به طور کلی انجام میشود.
- تصویربرداری
- اولویت فوری، انجام سیتی اسکن سر بدون کنتراست است.
- اولین قدم مهم در مدیریت بیمار، تعیین وجود یا عدم وجود خونریزی در مغز است.
- در مواردی که سکته مغزی از نظر بالینی واضح به نظر میرسد، انجام سیتی آنژیوگرافی در حالی که بیمار هنوز روی تخت سیتی اسکن قرار دارد، میتواند بسیار مفید باشد.
- اگر خونریزی مشاهده شود، آنژیوگرافی میتواند منبع خونریزی (مانند آنوریسم یا ناهنجاری شریانی-وریدی) را شناسایی کند.
- اگر خونریزی مشاهده نشود، بیمار ممکن است کاندیدای درمان فیبرینولیتیک باشد.
- برخی از مراکز تخصصی پروتکلهای تصویربرداری دارند که شامل MRI و MR angiography است.
- MRI جزئیات دقیقتری ارائه میدهد اما:
- زمانبرتر است.
- در واقع برای تشخیص وجود خونریزی حاد حساسیت کمتری دارد.
- ممکن است در بیمارانی که وضعیت بحرانی دارند، در صورتی که توانایی احیا و مانیتورینگ ایمن بیمار را به خطر اندازد، منع مصرف داشته باشد.
- امآر آنژیوگرافی، برخلاف سیتی آنژیوگرافی، لزوماً به ماده حاجب نیاز ندارد.
- MRI جزئیات دقیقتری ارائه میدهد اما:
- اولویت فوری، انجام سیتی اسکن سر بدون کنتراست است.
سکته مغزی – سکته مغزی خونریزیدهنده (هموراژیک)
مدیریت سکته مغزی خونریزیدهنده(HEMORRHAGIC STROKE)
- هنگامی که خونریزی در سیتی اسکن شناسایی میشود، احتمال سایر تشخیصهای بالقوهای که میتوانستند تظاهرات بالینی بیمار را توجیه کنند، کمتر میشود.
- انواع سکته مغزی خونریزیدهنده
- همه خونریزیهای مغزی یکسان نیستند: شناسایی سندرم خاص برای راهنمایی درمان اولیه مهم است.
- خونریزی زیر عنکبوتیه (Subarachnoid)
- معمولاً به دلیل پارگی آنوریسم یا ناهنجاری شریانی-وریدی (AVM) رخ میدهد.
- خون در اطراف قاعده مغز و/یا در شیارهای مغزی (سولکوسها) دیده میشود.
- خونریزی داخل مغزی – ناشی از فشار خون بالا(Intracerebral (hypertensive) hemorrhage)
- معمولاً به دلیل پارگی عروق نافذ کوچک و عمقی در مغز که توسط فشار خون بالا مزمن و بیماری عروقی آسیب دیدهاند، رخ میدهد.
- خون به صورت یکطرفه در یکی از چهار محل شایع دیده میشود:
- Basal ganglia
- Thalamus
- Cerebellum
- Pons
- خون گاهی به داخل یکی از بطنها راه پیدا میکند.
- تبدیل سکته مغزی ایسکمیک به هموراژیک(Hemorrhagic transformation of ischemic stroke)
- به دلیل خونریزی خودبهخودی بافت مغزی ایسکمیک و دچار انفارکتوس رخ میدهد.
- خون در داخل و اطراف توزیع عروقی رگ مسدود شده یافت میشود (مثلاً، به طور معمول به شکل یک ناحیه گوهای شکل یکطرفه در سیتی اسکن).
- خطر خونریزی متناسب با اندازه ناحیه دچار انفارکتوس است و تصور میشود که با برقراری مجدد جریان خون (رپرفیوژن) رخ میدهد.
- تبدیل سکته مغزی ایسکمیک به هموراژیک(Hemorrhagic transformation of ischemic stroke)
- درمان سکته مغزی خونریزیدهنده
- کنترل فشار خون (فشار خون کمتر از 90 /160 یا پایینتر)
- این موضوع همچنان مورد مناقشه است
- EMRAP Paper Chase February 2017 – خونریزی مغزی و کنترل فشارخون
- تفاوتی در نتایج بین فشارخون سیستولیک هدف ۱۴۰ در مقابل ۱۸۰ مشاهده نشد.
- EMRAP Paper Chase February 2017 – خونریزی مغزی و کنترل فشارخون
- اصلاح هرگونه اختلال انعقادی (کواگولوپاتی)
- این اصلاح ممکن است شامل prothrombin complex concentrate(PCC)، پلاسمای منجمد تازه (FFP)، ویتامین K و داروهای معکوسکننده(reversal agents) خاص برای بیماران تحت درمان با داروهای ضدانعقاد باشد.
- این اصلاح ممکن است شامل تزریق پلاکت یا DDAVP برای بیماران با پلاکت پایین یا ناکارآمد باشد، اما شواهد اخیر نشان میدهد که وضعیت بیماران تحت درمان با داروهای ضدپلاکت ممکن است با تزریق پلاکت بدتر شود.
- EMA September 2016 Abstract 10 – تزریق پلاکت در مقابل مراقبت استاندارد پس از سکته مغزی حاد ناشی از خونریزی مغزی خودبهخودی مرتبط با درمان ضدپلاکتی
- درمان خونریزی ثانویه پس از tPA ممکن است علاوه بر تمام داروهای ذکر شده در بالا، شامل کرایوپرسیپیتیت، آمینوکاپروئیک اسید و ترانگزامیک اسید نیز باشد.
- پیشگیری از وازواسپاسم و تشنج
- نیمودیپین، یک مسدودکننده کانال کلسیم منحصر به فرد، در خونریزی زیر عنکبوتیه (SAH) برای جلوگیری از وازواسپاسم ثانویه و سکته مغزی تجویز میشود.
- این دارو را میتوان به صورت خوراکی (po) یا از طریق لوله بینی- معدی (NG tube) برای پیشگیری تجویز کرد.
- در بیمارانی که خون اطراف قشر مغز را فرا گرفته است، استفاده از داروهای ضدصرع (antiepileptic) اندیکاسیون دارد.
- لوتیراستام و فنیتوئین به طور معمول استفاده میشوند و میتوانند از طریق انفوزیون وریدی (IV) تجویز شوند.
- اکثر بیماران با محلهای خونریزی عمقی (مانند ICH) نیازی به داروهای ضد صرع (AEDs) ندارند، مگر اینکه واقعاً تشنج رخ داده باشد.
- نیمودیپین، یک مسدودکننده کانال کلسیم منحصر به فرد، در خونریزی زیر عنکبوتیه (SAH) برای جلوگیری از وازواسپاسم ثانویه و سکته مغزی تجویز میشود.
- مراقبت جراحی مغز و اعصاب
- خونریزی زیر عنکبوتیه(SAH)
- جراحی زودهنگام برای کلیپس کردن (clip) یا استفاده از تکنیکهای رادیولوژی مداخلهای برای کویل کردن (coil) آنوریسمها
- خونریزی داخل مغزی(ICH)
- برخی از بیماران ممکن است کاندیدای دکمپرسیون جراحی و تخلیه هماتوم باشند.
- خونریزی مخچهای یک اورژانس جراحی است.
- ونکتریکولوستومی
- بیمارانی که در بطنهای مغزی خون دارند و دچار هیدروسفالی شدهاند، ممکن است از قرار دادن یک درن بطنی خارجی (external ventricular drain) توسط جراح مغز و اعصاب سود ببرند.
- خونریزی زیر عنکبوتیه(SAH)
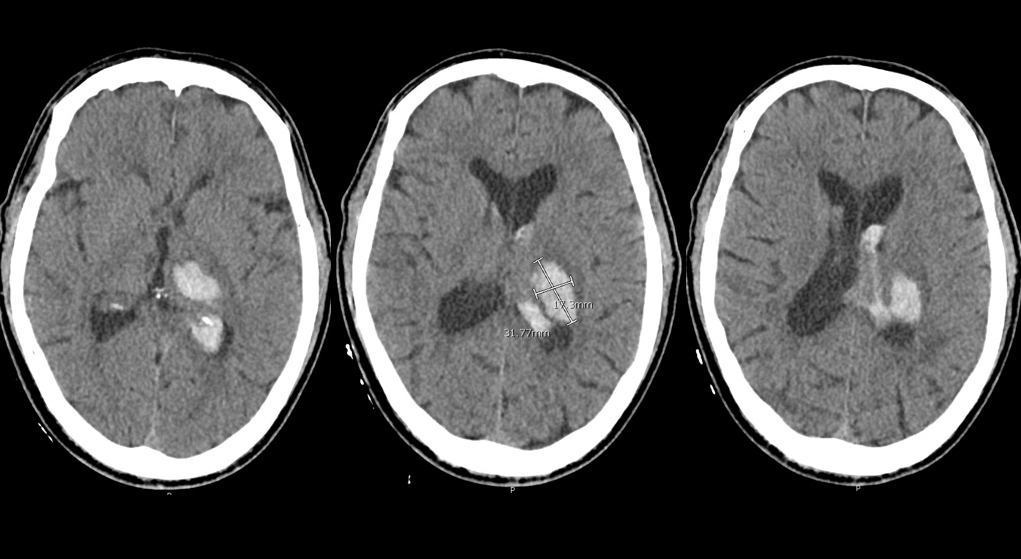
Left Thalamic Hemorrhage with Intraventricular Extension
سکته مغزی ایسکمیک
مدیریت سکته مغزی ایسکمیک
- هنگامی که خونریزی در سیتی اسکن رد شد، مدیریت بیمار مسیر بسیار متفاوتی را در پیش میگیرد.
- زمان برای هر دو درمان tPA وریدی و درمانهای مداخلهای به سرعت در حال گذر است.
- در مراحل اولیه سکته مغزی ایسکمیک، سیتی اسکن ممکن است طبیعی به نظر برسد.
- از آنجایی که علائم سکته مغزی در سیتی اسکن با گذشت زمان ایجاد میشوند، این یک نشانه امیدوارکننده است، زیرا خطر خونریزی با tPA با گذشت زمان افزایش مییابد.
- علائم سکته مغزی ایسکمیک ]در CT scan [به طور کلی مربوط به اِدِم است؛ در ابتدا محو شدن مرز بین ماده سفید و خاکستری در ناحیه دچار انفارکتوس، و به دنبال آن هیپودنسیتی (کاهش دانسیته) و اثر تودهای (mass effect) به دلیل تورم.
- tissue plasminogen activator (tPA) وریدی
- tPA وریدی در عرض ۳ ساعت از شروع سکته مغزی اندیکاسیون دارد.
- این بازه زمانی ممکن است در پروتکلهای محلی برای بیماران تحت شرایطی تا ۴.۵ نیز ساعت افزایش یابد.
- خطر تبدیل ایسکمیک به هموراژیک در بیماران مبتلا به سکته مغزی شدید (NIHSS > 25) و علائم انفارکتوس در ناحیه وسیع در سیتی اسکن (بیش از یکسوم ناحیه قشری در سمت درگیر) به طور قابل توجهی افزایش مییابد.
- بیماران مبتلا به سکتههای مغزی کوچک، حتی با NIHSS صفر، ممکن است از tPA سود ببرند اگر نقص ایجاد شده ناتوانکننده باشد (مانند نابینایی یا ناشنوایی).
- tPA وریدی باید طبق پروتکلی تجویز شود که شامل موارد زیر است:
- رضایت آگاهانه در صورت امکان اخذ از بیمار
- بررسی سیستماتیک (با استفاده از چکلیست) برای موارد منع مصرف
- در صورت امکان، حضور یک داروساز برای اطمینان از تجویز دقیق بر اساس وزن
- کنترل دقیق فشار خون با استفاده از داروهای وریدی قابل تیتر کردن برای نگه داشتن فشار خون زیر 180/105 قبل و بعد از تجویز
- تیتراسیون بولوسهای وریدی لابتالول تا زمانی که بتوان انفوزیون قابل تیتر را آماده کرد، مناسب است (نیکاردیپین یک انتخاب عالی در بیمار دچار آسیب مغزی است).
- نظارت مداوم در بخش مراقبتهای ویژه برای هرگونه وخامت حالتی که نشاندهنده عوارض خونریزیدهنده یا سایر عوارض باشد، مانند:
- شروع سردرد جدید، استفراغ
- بدتر شدن وضعیت نورولوژیک
- خونریزی گوارشی یا سایر خونریزیهای سیستمیک
- آنژیوادم (این یک عارضه احتمالی tPA است و ممکن است به مداخله در راه هوایی نیاز داشته باشد)
- در صورت شک به خونریزی داخل جمجمهای، انفوزیون tPA باید متوقف شود و سیتی اسکن مجدد (بدون کنتراست) انجام شود.
- مدیریت فشار خون در سکته مغزی ایسکمیک
- اگر tPA تجویز نشود، مدیریت فشار خون متفاوت است.
- فشار خون بالای مجاز (Permissive hypertension)
- مگر در شرایطی که فشار خون به شدت بالا باشد (بیشتر از 120 /220)، نباید آن را به طور تهاجمی با داروهای وریدی کاهش داد.
- اگر tPA داده نشود، اجازه داده میشود فشار خون بالاتر بماند، زیرا فشار پرفیوژن مغزی بالاتر ممکن است پرفیوژن بافت «در معرض خطر» اطراف ناحیه انفارکتوس را بهبود بخشد.
- در حال حاضر کاهش آهسته و تدریجی فشار خون طی چندین ساعت و روز توصیه میشود.
- EMRAP August 2017 Blood Pressure Control in Acute Stroke
- آسپرین (ASA)
- آسپرین (۱۶۰-۳۲۵ میلیگرم) اندیکاسیون دارد، مگر اینکه tPA تجویز شده باشد.
- Nothing by mouth (NPO)
- پنومونی آسپیراسیون علت اصلی مرگ در سکته مغزی است.
- برای بیماران باید قبل از دادن هر چیزی از راه دهان، یک ارزیابی دقیق بالینی از بلع انجام شود.
- درمان مداخلهای (Interventional therapy)
- در حال حاضر، درمان مداخلهای اورژانسی (مانند ترومبکتومی در بخش نورورادیولوژی مداخلهای) برای بیماران زیر در نظر گرفته میشود:
- خارج از پنجره زمانی ۳ ساعته برای tPA (در برخی موارد تا ۱۲-۲۴ ساعت)
- با انسداد عروق بزرگ (که در تصویربرداری دیده میشود)
- با نواحی وسیعی از بافت مغزی «در معرض خطر» که توسط اسکن پرفیوژن (با استفاده از تکنیکهای MR یا CT ) تعیین میشود.
- ترومبکتومی همچنین میتواند پس از تجویز tPA انجام شود.
- EMA October 2017 Abstract 10 – Combined Thrombolysis and Thrombectomy for Acute Ischemic Stroke
- در حال حاضر، درمان مداخلهای اورژانسی (مانند ترومبکتومی در بخش نورورادیولوژی مداخلهای) برای بیماران زیر در نظر گرفته میشود:
تقلیدکنندههای سکته مغزی (Stroke Mimics)
- در صورتی که سیتی اسکن طبیعی باشد، باید احتمال وجود یک مقلد سکته مغزی را در نظر گرفت.
- تقلیدکنندگان سکته مغزی
- بیشتر تقلیدکنندگان سکته مغزی را میتوان با شرح حال، معاینه فیزیکی، سیتی اسکن اولیه و چند آزمایش ساده شناسایی کرد.
- سکته مغزی ایسکمیک با نقایص عصبی در توزیع یک ناحیه عروقی مطرح میشود.
- به عنوان مثال، ضعف بازوی راست و افتادگی صورت به علاوه اشکال در تکلم، نشاندهنده سکته مغزی در ناحیه شریان مغزی میانی چپ است.
- سندرمهای سکته مغزی بسیار زیادی وجود دارند – دانش در مورد این سندرمها در رد کردن تقلیدکنندگان بسیار مفید است.
- تقلیدکنندگان شایع سکته مغزی شامل میگرن کمپلکس و اختلال تشنج هستند.
- سندرمهای میگرنی ممکن است شامل نقایص عصبی باشند که سکته مغزی را تقلید میکنند؛ این نقایص معمولاً خودمحدود شونده بوده و برطرف میشوند.تشنجها ممکن است با ایجاد فلج پس از تشنج (post-ictal)، سکته مغزی را تقلید کنند؛ این حالت فلج تاد (Todd’s paralysis) نامیده میشود.
- نقایص مربوط به حالت پس از تشنج یا میگرن معمولاً خودمحدود شونده هستند و ظرف چند ساعت برطرف میشوند.
- سایر تقلیدکنندگان مهم
- ساختاری (باید در سیتی اسکن مشخص شوند)
- هماتوم سابدورال
- تومور
- اختلالات گلوکز/الکترولیت
- گلوکز – هیپوگلیسمی و هیپرگلیسمی شدید
- سدیم – هیپوناترمی و هیپرناترمی
- کلسیم – هیپوکلسمی و هیپرکلسمی
- نوروپاتی محیطی
- فلج بل (عصب جمجمهای هفتم)
- سرگیجه (vertigo) محیطی (عصب جمجمهای هشتم)
- سایر سندرمهای نورولوژیک
- سندرم گیلن-باره
- Multiple sclerosis (MS)
- ضایعات نخاعی(Spinal cord lesions)
- دمانس (dementias)
- آنسفالوپاتی ورنیکه
- اختلالات حرکتی
- مرتبط با دارو
- داروهای ضد تشنج
- آرامبخش/خوابآور
- داروهای اختلالات حرکتی
- اختلالات عملکردی (روانپزشکی)
- اختلال تبدیلی(Conversion disorder)
- ساختاری (باید در سیتی اسکن مشخص شوند)
- تقلیدکنندگان سکته مغزی
- گاهی اوقات tPA به بیماران با علائم مقلد سکته مغزی داده میشود.
- EMRAP Dec 2015 Paper Chase Chapter 17 – داروهای لیتیک برای تقلیدکنندگان سکته مغزی
سکته مغزی – تعیین تکلیف و خلاصه
پیشگیری از عوارض
- صرفنظر از نوع سکته مغزی، علل اصلی مرگومیر در سکته مغزی را میتوان با مراقبتهای پرستاری تخصصی و مراقبتهای پزشکی پروتکلبندی شده پیشگیری و کاهش داد:
- پنومونی آسپیراسیون
- ناشتا بودن (NPO)، وضعیتدهی به سر، ساکشن کردن، ارزیابی بالینی بلع
- عفونت دستگاه ادراری
- خارج کردن کاتترهای داخلی (سوندهای فولی) غیرضروری
- ترومبوز ورید عمقی/آمبولی ریه
- دستگاههای مکانیکی مانند فشردهسازهای پا(leg squeezers)
- هپارین با دوز پایین
- تروما ناشی از سقوط
- اقدامات احتیاطی برای جلوگیری از سقوط حیاتی است.
- زخمهای فشاری (زخم بستر)
- بیماران باید به طور منظم چرخانده شوند.
- پنومونی آسپیراسیون
- حفظ دمای طبیعی بدن (euthermia)، حجم مایعات طبیعی (euvolemia) و قند خون طبیعی (euglycemia) برای جلوگیری از آسیب مغزی ثانویه.
- اگر بیماران پس از مرحله اولیه احیا در بخش اورژانس باقی بمانند، توجه به تمام موارد فوق برای یک نتیجه کلی خوب، بسیار مهم میشود.
تعیین تکلیف بیمار
- به طور کلی، بیماران در فاز حاد سکته مغزی باید در یک تخت مانیتورینگدار در بخشی که در زمینه مراقبت از بیماران سکته مغزی تخصص دارد، بستری شوند.
- اهمیت مراقبتهای پرستاری تخصصی با کیفیت بالا را نمیتوان نادیده گرفت، زیرا این امر تعیینکننده اصلی نتیجه بالینی است.
- انتقال به مرکزی با مراقبتهای تخصصی سکته مغزی هم برای مداخلات پیشرفته اورژانسی و هم برای مراقبتهای بستری چندتخصصی مداوم، مناسب است.
منبع:
https://www.emrap.org/c3/playlist/nervous/episode/c32018january/c3stroke3