هایپرگلایسمی

هیپرگلیسمی(hyperglycemia)
نویسندگان : Lauren Rosenblatt, MD -Jennifer Nichols, MD
ویراستار بخش: Bennett Myers, MD
ویراستار همکار: Dale Woolridge, MD, PhD
ویراستاران ارشد:
Stuart Swadron, MD – Sean Patrick Nordt, MD, PharmD- Amal Mattu, MD-Whitney Johnson, MD, MS
مرور سریع
رویکرد به بیمار بحرانی
- بیمار مداوم مانیتور قلبی و پالس اکسیمتری شود.
- دسترسی وریدی را برقرار کنید.
- سطح گلوکز را با دستگاه گلوکومتر اندازهگیری سریع بررسی کنید.
- در بیمارانی که دچار تغییر وضعیت هوشیاری، ناپایداری علائم حیاتی یا شوک هستند، موارد زیر را در نظر بگیرید:
- کتواسیدوز دیابتی (DKA) یا وضعیت هایپراسمولار هیپرگلیسمیک(hyperosmolar hyperglycemic state)
- سپسیس و عفونت
- ایسکمی (انفارکتوس میوکارد [MI]، سکته مغزی [CVA]، ایسکمی مزانتریک، ایسکمی اندامlimb ischemia و غیره)
- راه هوایی/تنفس
- بیماران ناتوان در حفظ راه هوایی را اینتوبه کنید.
- قبل از لولهگذاری، اکسیژنرسانی پیش از انتوباسیون(Preoxygenate) را انجام دهید تا زمان تحمل آپنه را به حداکثر برسانید.
- برای لولهگذاری سریع از داروهای غیردپلاریزان مانند روکورونیوم استفاده کنید تا از تشدید اختلالات الکترولیتی زمینهای جلوگیری شود.
- گردش خون
- 1تا 2 لیتر کریستالوئید ایزوتونیک بهصورت وریدی جهت احیا با مایعات تجویز کنید.
- در بیماران اطفال، 10 تا 20 میلیلیتر بر کیلوگرم کریستالوئید ایزوتونیک وریدی تزریق کنید.
- نوار قلب (ECG) بگیرید تا MI یا نشانههای شدید اختلالات الکترولیتی را بررسی کنید.
- 1تا 2 لیتر کریستالوئید ایزوتونیک بهصورت وریدی جهت احیا با مایعات تجویز کنید.
- بررسی ناتوانی/نمایانسازی بیمار(DISABILITY/EXPOSURE)
- علائم نشاندهندهی عامل تحریککنندهی هایپرگلایسمی را ارزیابی کنید، مانند:
- عفونتها (مثلاً گانگرن فورنیه(Fournier’s gangrene)، عفونت پای دیابتی)
- سکته مغزی(Stroke)
- بارداری
- علائم نشاندهندهی عامل تحریککنندهی هایپرگلایسمی را ارزیابی کنید، مانند:
مفاهیم کلیدی
- این بخش بر بیماران غیر بحرانی تمرکز دارد.
- در بیماران با سابقه دیابت یا علائم هیپرگلیسمی (پرادراری، پرنوشی، پرخوری، تاری دید)، سطح گلوکز خون را با گلوکومتر در مراحل اولیه بررسی کنید.
- بیماران معمولاً با علائم غیر اختصاصی، مبهم یا نامرتبط مراجعه میکنند.
- علل احتمالی مهم هیپرگلیسمی که باید در نظر گرفته شوند:
- عفونت
- عدم رعایت رژیم غذایی یا عدم پایبندی به مصرف دارو
- عوارض جانبی داروها (مانند استروئیدها، فلوروکینولونها، بتابلوکرها، دیورتیکهای تیازیدی، داروهای HIV، داروهای آنتیسایکوتیک)
- ایسکمی(مانند سکته قلبی، سکته مغزی، ایسکمی مزانتریک، ایسکمی اندامها)
- بارداری
- پانکراتیت
- واکنش استرسی(Stress response) مانند تشنج
- لزوم انجام آزمایشها و درمان به صورت کیس به کیس تعیین میشود.
- هیپرگلیسمی متوسط(200-600 میلیگرم بر دسیلیتر معادل 11.1-33.3 میلیمول بر لیتر(mmol/L))
- ارزیابی عملکرد کلیه و الکترولیتهای بیمار را در نظر بگیرید.
- مایعدرمانی داخل وریدی و انسولین را در نظر بگیرید
- هیپرگلیسمی شدید( بیشتر از 600 میلیگرم بر دسیلیتر بیشتر 33.3 میلیمول بر لیتر(mmol/L))
- انجام آزمایشهای خون (مانند Basic metabolic panel، CBC، VBG، آزمایش ادرار و سایر آزمایشهای لازم بر اساس شرایط بیمار.
- گرفتن نوار قلب (ECG)
- تجویز مایعات داخل وریدی و انسولین
- هیپرگلیسمی متوسط(200-600 میلیگرم بر دسیلیتر معادل 11.1-33.3 میلیمول بر لیتر(mmol/L))
- بیمارانی که دچار هیپرگلیسمی بدون عارضه هستند، میتوانند از اورژانس ترخیص شوند.
- کاهش سطح گلوکز خون بیمار تا یک مقدار مشخص قبل از ترخیص، تأثیری در پیامدهای کوتاهمدت نشان نداده است.
تشخیص
نمای بالینی کلاسیک(کتابی)
- بیماری مبتلا به دیابت وابسته به انسولین به اورژانس مراجعه میکند زیرا گلوکومتر خانگی او عدد “HI” را نشان میدهد. بیمار فشار خون طبیعی دارد اما ضربان قلب کمی بالاتر از حد طبیعی است. در بخش تریاژ، گلوکز خون بیمار مجدداً بررسی شده و همچنان مقدار “HI” ثبت میشود. بیمار در خانه دچار پرادراری (Polyuria) و پرنوشی (Polydipsia) بوده است.
تاریخچه پزشکی
- ارزیابی علائم هیپرگلیسمی:
- پرادراری (Polyuria)
- پرنوشی (Polydipsia)
- پرخوری (Polyphagia)
- کاهش وزن
- تاری دید
- بررسی عوامل مستعدکننده:
- داروها (استروئیدها، فلوروکینولونها، بتابلوکرها، دیورتیکهای تیازیدی، داروهای HIV، داروهای آنتیسایکوتیک)
- عدم مصرف منظم داروهای دیابت
- عدم رعایت رژیم غذایی
- بارداری
- عفونت
- پانکراتیت
- ایسکمی (مانند درد قفسه سینه، علائم نورولوژیک فوکال، درد شکمی)
- واکنش استرسی (مانند تشنج)
معاینه فیزیکی
- معمولاً معاینه فیزیکی یافته خاصی ندارد.
- ارزیابی وضعیت حجم مایعات بدن:
- بررسی خشکی مخاطها، گود افتادگی چشمها، کاهش قابلیت ارتجاعی پوست (Turgor)
- بررسی علائم بیماریهای محرک هایپرگلایسمی:
- علائم عفونت
- علائم عصبی موضعی
- بررسی وجود رحم باردار (Gravid Uterus)
- علائم ایسکمی اندام
تشخیص افتراقی
- علل شایع هیپرگلیسمی:
- عفونت
- عوارض جانبی داروها (استروئیدها، فلوروکینولونها، بتابلوکرها، دیورتیکهای تیازیدی، داروهای HIV، داروهای ضدروانپریشی)
- عدم رعایت رژیم غذایی یا مصرف داروها
- ایسکمی (سکته قلبی، سکته مغزی، ایسکمی مزانتریک، ایسکمی اندام)
- بارداری
- پانکراتیت
- واکنش استرسی (مانند تشنجها)
آزمایشهای تشخیصی
نکات طلایی
- اجازه دهید بررسی شرححال و معاینه فیزیکی، مسیر پیشبرد تشخیصی را نه فقط برای ارزیابی علت هایپرگلایسمی بلکه در مورد اتیولوژی علائم آنها نیز تعیین کند.
- در بیماران با هیپرگلیسمی خفیف (کمتر از 20 میلیگرم بر دسیلیتر معادل کمتر از 11 میلیمول بر لیتر) نیازی به آزمایشهای اورژانسی خاصی برای صرفا هایپرگلایسمی نیست، اما سایر پروسههای احتمالی بررسی شوند. مشاوره تغذیهای را در نظر بگیرید.
- در بیماران با هیپرگلیسمی متوسط( 600-200 میلیگرم بر دسیلیتر معادل 11-33 میلیمول بر لیتر). بررسی الکترولیتها و عملکرد کلیوی از طریق چک کردن basic metabolic pannel توصیه میشود.
- اگر بیمار بدون علامت باشد، علت مشخصی برای هیپرگلیسمی داشته باشد (مانند عدم مصرف داروهایش)، وابسته به انسولین نباشد و داروهای تأثیرگذار بر پتاسیم مصرف نکند، میتوان از انجام سایر آزمایشهای در اورژانس صرفنظر کرد.
- داروهای تأثیرگذار بر پتاسیم(Potassium-altering medications) شامل دیورتیکها، بتابلوکرها، بتا آگونیستها، مهارکنندههای آنزیم مبدل آنژیوتانسین (ACE inhibitors)، دیگوکسین، مکملهای پتاسیم
- در بیماران که با گلوکومتریHI (بیشتر از 600 میلیگرم بر دسیلیتر معادل بیشتر از 33 میلیمول بر لیتر ) آزمایش خون برای تعیین شدت هیپرگلیسمی، عملکرد کلیهی بیمار، سطح الکترولیتها (خصوصاً مقدار پتاسیم) و بررسی کتواسیدوز دیابتی (DKA) انجام شود.
- در صورت شک به بحران هیپرگلیسمیک چک کردن VBG، کتون ادرار یا سرم،سطح منیزیم و فسفر و نوار قلب توصیه میشود.
- مطالعات تا 100٪ ارزش اخباری منفی را هنگام استفاده از کتون های ادرار برای رد کردن DKA نشان دادهاند. بههرحال، مهم است که توجه داشته باشید که آزمایش آنالیز ادرار فقط استواستات(acetoacetate) را شناسایی میکند ، در حالی که کتون اصلی تولید شده در DKA بتا هیدروکسی بوتیرات(beta-hydroxybutyrate) است.
نکته طلایی
- اگر بیمار مشکوک به بحران هیپرگلیسمیک باشد( DKA یا HHS) ، در این شرایط گرفتن VBG، سنجش کتون در خون یا ادرار، بررسی سطح منیزیم و فسفر و ECG ضروری است.
- سایر آزمایشهایی که در اورژانس انجام میشود باید بر اساس شرححال و معاینه فیزیکی بیمار انجام شوند تا علت هایپرگلایسمی و چیزی که بیمار را به اورژانس کشانده است را تعیین کند.
- بسیار مهم است که علل وضعیتهای القاکنندهی هایپرگلایسمی مانند عفونت و ایسکمی در نظر گرفته شوند.
درمان
- هیپرگلیسمی خفیف تا متوسط (<600 mg/dL [<33.3 mmol/L])
- در صورتی که بیمار بدون علامت باشد، درمان دارویی الزامی نیست.
- تزریق مایعات وریدی را در نظر بگیرید.
- تزریق انسولین را در نظر بگیرید.
- هیپرگلیسمی شدید (>600 mg/dL [>33.3 mmol/L])
- ارتباط بالایی با کمآبی بدن دارد:
- در بزرگسالان (ازجمله زنان باردار) 1-2 لیتر کریستالوئید ایزوتونیک وریدی تجویز شود.
- در کودکان 10-20 mL/kg مایعات وریدی تجویز شود.
- تزریق انسولین را در نظر بگیرید:
- 0.1واحد بر کیلوگرم انسولین رگولار بهصورت تزریق وریدی یا زیرجلدی پس از هیدراتاسیون اولیه با مایعات وریدی تجویز شود.
- نکات مهم: مطالعات نشان دادهاند که انسولین زیرجلدی به همان اندازه انسولین وریدی مؤثر است.
- دوز در بیماران بزرگسال غیرباردار، زنان باردار و کودکان یکسان در نظر گرفته میشود.
- برخی بیماران، بهویژه کودکان، ممکن است برنامه درمانی شخصیشدهای با دوزهای از پیش تعیینشده انسولین داشته باشند.
- در موارد عدم وجود DKA یا HHS و عدم وجود پانکراتیت ناشی از هیپرتریگلیسریدمی. معمولاً نیازی به انفوزیون وریدی انسولین نیست.
- 0.1واحد بر کیلوگرم انسولین رگولار بهصورت تزریق وریدی یا زیرجلدی پس از هیدراتاسیون اولیه با مایعات وریدی تجویز شود.
- ارتباط بالایی با کمآبی بدن دارد:
نکات مهم و خطاهای رایج
- در احیای مایعات بیماران مبتلا به کتواسیدوز دیابتی (DKA) در کودکان و همچنین بیماران با نارسایی قلبی یا بیماری مزمن کلیوی، احتیاط کنید.
- در صورت وجود علت محرک زمینهای (مانند عفونت)، باید درمان مناسب انجام شود.
- تا زمانی که سطح گلوکز پلاسما کمتر از 600 میلیگرم بر دسیلیتر باشد (یعنی قابل اندازهگیری با گلوکومتر)، نیازی به کاهش آن به سطح خاصی قبل از ترخیص وجود ندارد.
- در نظر گرفتن شروع درمان سرپایی برای بیماران مبتلا به دیابت جدید (دیابت نوع 2) که دسترسی ضعیفی به پیگیری دارند:
- مونوتراپی خوراکی (در صورت نبودن موارد منع مصرف)
- گزینه ارجح:
- متفورمین500 میلیگرم دو بار در روز
- در بیمارانی که مقدار GFR بین 30-45 mL/min/1.73 m2,دارند، با 500 میلیگرم یک بار در روز شروع شود.
- در بیماران با GFR کمتر از 30 mL/min/1.73 m² منع مصرف دارد.
- متفورمین500 میلیگرم دو بار در روز
- گزینه ارجح:
- مونوتراپی خوراکی (در صورت نبودن موارد منع مصرف)
- گزینه جایگزین:
- گلیپیزاید 2.5میلیگرم یک بار در روز قبل از وعده غذایی اصلی
- در بیمارانی که GFR بین 10-50 دارند، با 2.5 میلیگرم یک بار در روز شروع شود.
- مونوتراپی جایگزین (در صورت بالا بودن قند خون (بیشتر از 400 میلیگرم بر دسیلیتر)
- شروع انسولین گلارژین (طولانیاثر) به مقدار 0.2-0.1 واحد بر کیلوگرم بهصورت تزریق زیرجلدی روزانه را در نظر بگیرید.
- گلیپیزاید 2.5میلیگرم یک بار در روز قبل از وعده غذایی اصلی
- برای بیماران اطفال و زنان باردار، شروع داروهای سرپایی فقط با مشورت متخصص اطفال/غدد کودکان یا متخصص زنان انجام شود.
تعیین وضعیت بیمار (Disposition)
- بیمارانی که دارای شرایط زیر هستند باید بستری شوند:
- بحران هایپرگلیسمیک (کتواسیدوز دیابتی (DKA) یا وضعیت هایپراسمولار هایپرگلیسمیک(HHS))
- اختلالات قابل توجه الکترولیتی یا نارسایی کلیوی
- بیماری سیستمیک قابل توجه همراه، مانند سپسیس یا اورژانس قلبیعروقی
- علائم حیاتی ناپایدار یا تغییر وضعیت ذهنی در طول دوره بستری در اورژانس
- ناتوانی در تحمل غذا، مایعات و/یا داروهای خوراکی
- موانع فیزیکی یا اجتماعی قابل توجه در خودمراقبتی یا شکست درمان سرپایی
- دیابت تازه تشخیص دادهشده بدون دسترسی به مراقبتهای اولیه یا پیگیری دقیق
- کودکان مبتلا به دیابت تازه تشخیص داده شده باید برای شروع رژیم انسولین و آموزش دیابت بستری شوند.
ترخیص به منزل (Discharge Home)
- بیمارانی که دچار هایپرگلیسمی بدون سایر معیارهای بستری هستند، میتوانند با پیگیری در مراقبتهای اولیه ترخیص شوند.
- تا زمانی که سطح گلوکز پلاسما کمتر از 600 میلیگرم بر دسیلیتر باشد، هیچ سطح گلوکزی بهعنوان خطرناک برای ترخیص در نظر گرفته نمیشود.
- هیچ ارتباطی بین سطح گلوکز پلاسما هنگام ترخیص و مراجعات مجدد به اورژانس/بستری شدن وجود ندارد.
- در بیماران اطفال که کیس شناخته شدهی دیابت هستند، پیگیری مناسب سرپایی دارند، و قند خونشان در حال بهبود است، ترخیص به منزل را در نظر بگیرید(ترجیحاً با مشورت متخصص اطفال یا متخصص غدد کودکان)
- برای بیماران باردار، تصمیمگیری در مورد ترخیص باید با هماهنگی متخصص زنان انجام شود.
نکته طلایی
- هرگونه مشاورهای که به بیمار مبتلا به هایپرگلیسمی در هنگام ترخیص ارائه میشود (مانند تغییرات رژیم غذایی)، همراه با تغییرات دارویی انجامشده و دستورات پیگیری، باید بهطور واضح در پرونده بیمار ثبت شود.
نکته طلایی
- اگر هیچ آزمایشی غیر از اندازهگیری سطح گلوکز انجام نشود، مهم است که دلیل آن در پرونده ذکر شود (به عنوان مثال، بیمار حال عمومی خوبی دارد، بدون علامت است، علائم حیاتی طبیعی دارد و علت هایپرگلیسمی وی مشخص شده است).
- تلاش برای رسیدن به یک سطح خاص از گلوکز پلاسما قبل از ترخیص ممکن است منجر به افزایش مدت اقامت بیمار در اورژانس شود.
- بیماران باید برای پیگیری و هرگونه تنظیمات دارویی به پزشک مراقبتهای اولیه یا کلینیک سرپایی ارجاع داده شوند.
بررسی عمیق
زمینه و اپیدمیولوژی
- طبق برآورد مرکز کنترل و پیشگیری از بیماریهای ایالات متحده (CDC)، بیش از ۳۷.۳ میلیون آمریکایی به دیابت مبتلا هستند (تقریباً ۱۱.۳٪ از جمعیت).
- از میان افراد مبتلا به دیابت، حدود ۲۳٪ از بیماری خود بیاطلاع هستند.
- در سال ۲۰۱۸، ۱۷ میلیون مراجعه به اورژانس با تشخیص دیابت ثبت شد که از این تعداد ۲۴۸,۰۰۰ مورد مربوط به بحرانهای هایپرگلیسمی(مانند کتواسیدوز دیابتی یا وضعیت هیپروسمولار هایپرگلیسمی) بود.
- دیابت نوع ۱ با تخریب خودایمنی سلولهای بتای پانکراس همراه است که منجر به کمبود مطلق انسولین میشود.
- شایعترین نوع دیابت در کودکان است.
- دیابت نوع ۲ ناشی از مقاومت محیطی به انسولین و کاهش ترشح انسولین از سلولهای بتای پانکراس است.
- علیرغم بهبود نرخ چاقی، حدود یکسوم از تشخیصهای جدید دیابت در کودکان را شامل میشود.
- هایپرگلیسمی به سطح گلوکز پلاسما >100 mg/dL (>5.6 mmol/L) گفته میشود. شدت هایپرگلیسمی را میتوان به خفیف، متوسط و شدید تقسیم کرد.
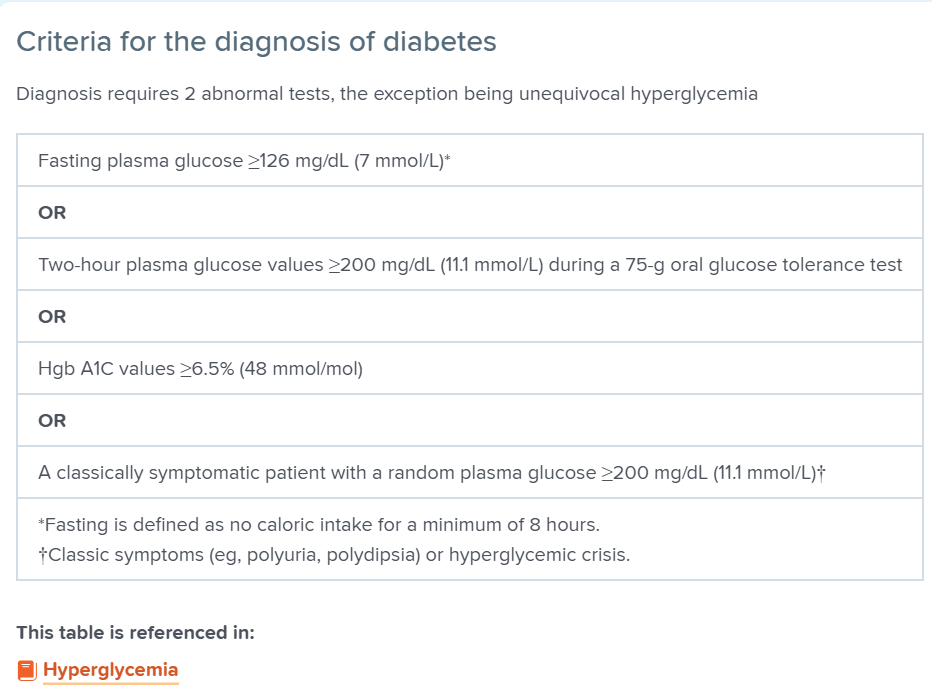
- برای تشخیص دیابت” کرایتریای تشخیصی دیابت” وجود دارد، معمولاً وجود دو معیار جداگانه برای لازم است:
- علائم هایپرگلیسمی (مانند پلیاوری، پلیدیپسی، کاهش وزن، تاری دید)
- قند تصادفی پلاسما بیشتر از 200 میلیگرم بر دسیلیتر
در غیر این صورت، تشخیص معمولاً در سطح مراقبتهای اولیه و بر اساس دو آزمایش تشخیصی جداگانه انجام میشود.
- بیمار مبتلا به پیشدیابت در خطر بالایی برای رسیدن به دیابت قرار دارد. معیارهای تشخیصی پیشدیابت شامل موارد زیر است:
- گلوکز ناشتا بین 100 تا 125 میلیگرم بر دسیلیتر
- گلوکز دو ساعته بین 140 تا 199 میلیگرم بر دسیلیتر در تست تحمل گلوکز ۷۵ گرمی
- HbA1C بین 6.4% – 5.7%
پاتوفیزیولوژی
- سیستم اندوکرین سیستم اصلی تنظیم گلوکز در بدن است. پانکراس مهمترین سیستم اندوکرینی است که از طریق ترشح انسولین و گلوکاگون در متابولیسم گلوکز نقش دارد.
- غده هیپوفیز نیز در تنظیم گلوکز تأثیرگذار است. افزایش ترشح هورمونها (هورمون رشد [GH]، هورمون آدرنوکورتیکوتروپیک (ACTH) و هورمون محرک تیروئید (TSH)) از محور قدامی هیپوفیز، اغلب منجر به مقاومت به انسولین میشود.
- انسولین توسط پانکراس در پاسخ به حالتهای نرموگلیسمیک (قند طبیعی) و هایپرگلیسمیک (افزایش قند خون) ترشح میشود.
- انسولین افزایش مصرف گلوکز در بافتها و ذخیره آن (عمدتاً بهصورت گلیکوژن، اما همچنین بهعنوان چربی در بافت چربی) را تسهیل میکند.
- گلوکاگون در پاسخ به حالتهای هایپوگلیسمیک (کاهش قند خون) از پانکراس ترشح میشود.
- گلوکاگون یک هورمون counterregulatory است که باعث تجزیه گلیکوژن (گلیکوژنولیز) و سنتز گلوکز از پیشسازهای غیرکربوهیدراتی (گلوکونئوژنز) میشود.
- انرژی مورد نیاز برای گلوکونئوژنز از لیپولیز تأمین میشود که منجر به تجزیه اسیدهای چرب به استات و اجسام کتونی (بتا-هیدروکسیبوتیرات، اسید استواستیک [استواستات] و استون) میشود.
- اگرچه اجسام کتونی خاصیت اسیدی دارند، در حالت طبیعی بدن قادر به تنظیم و بافر کردن pH برای حفظ تعادل اسید و باز است.
- در زمان کمبود انسولین (مطلق یا نسبی)، بدن نمیتواند گلوکز را بهطور مؤثر بهعنوان منبع انرژی استفاده کند. این وضعیت باعث فعالسازی هورمونهای counterregulatory مانند گلوکاگون، اپینفرین، نوراپینفرین و کورتیزول میشود. این هورمونها باعث آزادسازی گلوکز در خون از طریق گلوکونئوژنز، گلیکوژنولیز میشوند که منجر به هایپرگلایسمی میشود.
- هایپرگلیسمی میتواند بهطور گذرا در شرایط “استرس”، مانند ابتلا به یک بیماری شدید رخ دهد. بیماری شدید منجر به افزایش سطح کورتیزول، کاتکولامینها، گلوکاگون و هورمون رشد میشود که همگی هورمونهای counterregulatory نسبت به انسولین هستند و در نتیجه، هایپرگلیسمی ایجاد میکنند.
- هایپرگلیسمی منجر به دیورز اسموتیک و در نهایت کمآبی بدن میشود .کلیهها برای دفع گلوکز اضافی، شروع به دفع آن از طریق ادرار میکنند. گلوکز، آب آزاد را از سرم خون خارج کرده و همراه خود دفع میکند.
- با از دست رفتن آب از طریق کلیهها، سرم خون آب را از داخل سلولها بیرون میکشد. این فرایند باعث رقیق شدن غلظت سدیم سرم و ایجاد سودوهیپوناترمی میشود. سطح واقعی سدیم باید با استفاده از فرمول اصلاح سدیم محاسبه شود.
- هایپرگلیسمی سطح پتاسیم را نیز تحت تأثیر قرار میدهد. دیورز اسموتیک باعث افزایش دفع ادرار و در نتیجه دفع بیشتر پتاسیم از بدن میشود که میتواند منجر به کاهش سطح پتاسیم سرم گردد.
- هایپرگلیسمی و افزایش خطر ابتلا به بیماریهای دیگر
- دیورز اسموتیک و گلیکوزوری (وجود گلوکز در ادرار) میتوانند خطر ابتلا به عفونتهای مجاری ادراری، عفونتهای قارچی (مانند کاندیدیازیس) و اینترتریگو (التهاب چینهای پوستی) را افزایش دهند.
- هایپرگلیسمی مزمن میتواند منجر به عوارض ماکروواسکولار (مانند سکته قلبی و سکته مغزی (CVA) و همچنین میکروواسکولار (مانند رتینوپاتی دیابتی، نوروپاتی محیطی و ایسکمی انتهایی در انگشتان دست و پا) شود.
- هایپرگلیسمی طولانیمدت همچنین باعث اختلال در عملکرد سیستم ایمنی میشود، که منجر به افزایش احتمال ابتلا به عفونتها میگردد. در نتیجه، خطر ابتلا به عفونتهای شدید مانند گانگرن فورنیه، فاشئیت نکروزان و آبسههای اپیدورال افزایش مییابد.
هایپرگلیسمی در بارداری
- هایپرگلیسمی در بیماران باردار میتواند ناشی از دیابت پیش از بارداری (دیابت نوع ۱ یا نوع ۲) یا دیابت بارداری باشد.
- هر دو نوع دیابت (پیش از بارداری و بارداری) میتوانند عوارضی را برای مادر و جنین ایجاد کنند و نیاز به پایش دقیق سطح گلوکز دارند.
- مقاومت به انسولین در مراحل مختلف بارداری متفاوت است، بنابراین نیاز به تنظیم مداوم دوز انسولین و تغییر در رژیمهای درمانی وجود دارد.
اتیولوژی
- شایعترین علل هایپرگلیسمی شامل عفونت (شایعترین علت هایپرگلیسمی در سراسر جهان)، ایسکمی، رژیم غذایی نامناسب، عدم پایبندی به مصرف داروهای ضد دیابت و بارداری میباشند.
- سایر علل کمتر شایع شامل پانکراتیت، اختلالات غدد درونریز مانند سندرم کوشینگ یا پرکاری تیروئید، داروها میباشند.
- داروهایی که میتوانند منجر به هایپرگلیسمی شوند شامل کورتیکواستروئیدها، آنتیسایکوتیکها، فلوروکینولونها، دیورتیکهای تیازیدی، بتابلوکرها و سایر داروها
ملاحظات تشخیصی
تظاهرات بالینی
- هایپرگلیسمی میتواند طیفی از تظاهرات بالینی داشته باشد، از کاملاً بدون علامت تا بیمار بحرانی. اکثر بیماران بدون علامت یا دارای علائم خفیف هستند.
- علائم کلاسیک هایپرگلیسمی شامل پلیاوری، پلیدیپسی، پلیفاژی و کاهش وزن است.
- در صورت عدم وجود کتواسیدوز دیابتی (DKA) یا وضعیت هایپرگلیسمیک هیپراسمولار (HHS)، معاینه فیزیکی معمولاً طبیعی خواهد بود.
- بیمار ممکن است علائم کمآبی بدن مانند خشکی مخاطات داشته باشد.
نکته طلایی
- بررسی بیماران از نظر بیماریهای سیستمیک که میتوانند ناشی از هایپرگلیسمی یا عامل ایجاد آن باشند، بسیار مهم است.
- بهویژه ارزیابی پوست و بافت نرم (بهخصوص ناحیه کشاله ران و پاها) برای علائم عفونت که ممکن است بیمار متوجه آن نشده باشد، ضروری است.
- بیماران هایپرگلیسمیک میتوانند تظاهرات نامحسوسی از بیماریهای تهدیدکننده حیات و اندام داشته باشند، از جمله گانگرن فورنیه، فاشئیت نکروزان، اوتیت اکسترنای بدخیم، موکورمایکوزیس. این بیماران مستعد “فاجعههای پنهان” هستند که نیاز به ارزیابی دقیق دارند.
ملاحظات درمانی
- درمان هایپرگلیسمی باید نه تنها بر کاهش قند خون، بلکه بر علت زمینهای نیز متمرکز باشد (به عنوان مثال، تجویز آنتیبیوتیک در صورت وجود عفونت).
- ارزیابی و اصلاح الکترولیتها بر اساس نیاز بیمار ضروری است
- هایپرگلیسمی خفیف (<200 mg/dL [<11.1 mmol/L]) معمولاً نیاز به مداخله پزشکی ندارد
- در هایپرگلیسمی متوسط (200-600 mg/dL [11.1-33.3 mmol/L]):در صورتی که بیمار علائم کمآبی نداشته باشد، دیابت او از قبل تشخیص داده شده باشد و علت هایپرگلیسمی مشخص باشد مداخله خاص اورژانسی اندیکاسیون ندارد.
- در هایپرگلیسمی شدید (>600 mg/dL [>33.3 mmol/L])؛ این بیماران دچار کاهش حجم داخل عروقی هستند و نیاز به دریافت مایعات و احتمالاً انسولین دارند.
- اگرچه شواهد قطعی برتری balanced solution (سرمهای با ترکیب مشابه پلاسمای بدن – مانند Plasma-lyteیا رینگر لاکتات) نسبت به نرمال سالین 0.9% وجود ندارد، اما برای جلوگیری از اسیدوز متابولیک هیپرکلرمیک، استفاده از balanced solution توصیه میشود. اگر چه حالت هایپرکلرمیک بعید است که با احیای کم حجم با نرمال سالین قابل توجه باشد. در صورت عدم دسترسی به balanced solution ، نرمال سالین 0.9% قابل استفاده است.
- پس از احیای مایعات انسولین میتواند بهصورت زیرجلدی (SC) یا بهصورت بولوس وریدی (IV) تجویز شود. در بیماران مبتلا به کتواسیدوز دیابتی (DKA) خفیف تا متوسط، انسولین زیرجلدی اثربخشی مشابه انسولین وریدی دارد.
- اگر بیمار رژیم انسولین خانگی دارد، ترجیحاً از همان رژیم برای مدیریت قند خون استفاده شود. این امر در بیماران اطفال کیس شناخته شدهی دیابت رایج است.
- انفوزیون مداوم انسولین وریدی معمولاً لازم نیست.
نکتهی طلایی
- سطح پتاسیم بیمار را تحت نظر داشته باشید. انسولین وریدی باعث کاهش سطح پتاسیم سرم میشود، بنابراین در صورت نیاز پتاسیم را جایگزین کنید تا از هیپوکالمی جلوگیری شود.
- کاهش سطح گلوکز تا حدی که توسط گلوکومتر خانگی بیمار قابل اندازهگیری باشد، در نظر گرفته شود تا بیمار بتواند در خانه قند خون خود را مدیریت کند.
- در بیماران باردار پس از احیای اولیه بر اساس وضعیت بالینی بیمار، مدیریت درمانی در موارد هایپرگلیسمی متوسط، شدید یا علامتدار باید با مشورت متخصص زنان و زایمان و/یا متخصص غدد انجام شود.
- در کودکان با هایپرگلیسمی متوسط، شدید یا علامتدار، مشورت با متخصص اطفال یا متخصص غدد اطفال توصیه میشود. اهداف درمانی در بیماران اطفال متفاوت است، بنابراین مشورت با متخصص غدد ضروری است.
- بیماران باردار و غیر باردار که دچار هایپرگلیسمی خفیف یا بدون علامت هستند (بدون کتواسیدوز دیابتی [DKA] یا وضعیت هایپراسموتیک هیپراسمولار[HHS] میتوانند در اورژانس تحت درمان قرار گرفته و ترخیص شوند.
- هیچ آستانه قند خون مشخصی برای دیورز اسموتیک ناشی از هایپرگلیسمی وجود ندارد، بنابراین نیازی به هدفگذاری سطح گلوکز خاصی قبل از ترخیص نیست.
- در صورت امکان، میتوان در زمان ترخیص یک داروی خوراکی ضد دیابت به درمان اضافه کرد.
- تصمیم برای انجام این کار باید شامل در نظر گرفتن بیمار شود و در صورت امکان، میتواند پزشک خانواده بیمار را در این تصمیم دخیل کرد. هنگام اتخاذ این تصمیم، میزان اثر و عوارض دارو، میزان همکاری بیمار و در دسترس بودن پیگیری برای نظارت بر استفاده از این دارو را بسنجید.
منبع:
https://www.emrap.org/corependium/chapter/recGrNlbLBd3XlUz8/Hyperglycemia#h.gpdjnuyv26ta
